科技工作者之家
科技工作者之家APP是专注科技人才,知识分享与人才交流的服务平台。
科技工作者之家 2020-08-30
来源:BioArt
胶质母细胞瘤(Glioblastoma, GBM)是最常见、恶性程度最高的颅内原发肿瘤,其中位生存期仅~15个月【1】。放射治疗是GBM最重要的治疗手段之一,而放疗抵抗是导致肿瘤复发及进展的首要原因。克服放疗抵抗是提高GBM疗效、延长患者生存期的关键手段。有研究者认为某些基因分子表型的改变与肿瘤放疗抵抗相关,且靶向该分子表型可能逆转放疗抵抗【2】。然而,GBM基因组的高度异质性可能很大程度制约了其对靶向药物的疗效 【3】。因此,寻找不依赖于基因表型、且能逆转放疗抵抗的新策略尤为重要。
代谢紊乱是包括GBM在内的恶性肿瘤的主要特征之一,且其可能是不依赖于基因分型并调控治疗耐药的新机制,因为不同的致癌基因改变均可激活共同的代谢适应【4】。因此,具有显著基因组异质性的GBM中亦可能存在介导放疗抵抗的共同代谢表型。
近日,密西根大学放射肿瘤系Daniel R. Wahl教授课题组在Nature Communications杂志上在线发表了题为Purine metabolism regulates DNA repair and therapy resistance in glioblastoma的研究论文,揭示了嘌呤代谢合成与GBM放疗抵抗的相关性。

在这项研究中,研究人员首先通过质谱分析法(Mass Spectrometry)检测发现,GBM中嘌呤合成增加与放疗抵抗相关。在放疗敏感的GBM细胞中添加外源核苷可降低其对放疗的敏感性,而将FDA认证的嘌呤合成抑制剂麦考酚酸(Mycophenolic acid, MPA; 又称CellCept)处理放疗抵抗的GBM细胞后可提高其对放疗的敏感性;抑制嘌呤补救合成或嘧啶合成通路均不能提高GBM细胞对放疗的敏感性,因此提出嘌呤从头合成是导致GBM对放疗抵抗的关键。
随后研究人员通过一系列病人来源的异种移植(Patient-Derived Xenograft;PDX)GBM 动物模型(包括腹侧成瘤及颅内常位成瘤模型)进一步证实,嘌呤合成增加是导致GBM对放疗抵抗的关键原因,而该通路的抑制剂麦考酚酸可降低肿瘤内嘌呤水平,显著提高肿瘤对放疗的敏感性并延长动物的生存时间。该课题组首次提出,GBM中嘌呤水平增高可促进DNA修复并导致放疗抵抗,而抑制嘌呤合成可逆转抵抗(下图)。在此临床前期研究的基础上,该课题组已申请将该嘌呤抑制剂CellCept纳入临床I期研究,将其联合放疗应用于临床GBM患者的治疗。该申请已获得美国密西根大学的许可,此临床I期研究正在密西根大学放射肿瘤系进行。
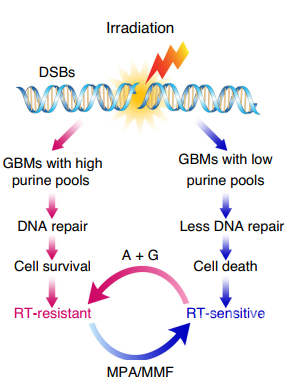
综上,该研究首次提出了嘌呤核苷从头合成途径与GBM放疗抵抗的相关性,嘌呤代谢可成为GBM的一个新的耐药标记及治疗靶点。同时,该项研究为临床1期研究提供了重要的信息,具有很大的转化学意义。
据悉,该研究由Daniel R. Wahl教授课题组华人科学家周伟华博士参与设计并主导完成。
原文链接
https://www.nature.com/articles/s41467-020-17512-x
参考文献
1.Zhou W, Wahl DR. Metabolic Abnormalities inGlioblastoma and Metabolic Strategies to Overcome Treatment Resistance. Cancers(Basel) 11, (2019). 2.Manem VS, Lambie M, Smith I, SmirnovP, Kofia V, Freeman M, KoritzinskyM, Abazeed ME, Haibe-Kains B, Bratman SV. ModelingCellular Response in Large-Scale Radiogenomic Databases to AdvancePrecision Radiotherapy. Cancer Res. 2019 Dec 15;79(24):6227-6237. 3.Lassman AB, Pugh SL, GilbertMR, Aldape KD, Geinoz S, Beumer JH, Christner SM,Komaki R, DeAngelis LM, Gaur R, Youssef E, Wagner H, Won M, MehtaMP. Phase 2 trial of dasatinib in target-selected patients withrecurrent glioblastoma (RTOG 0627). Neuro Oncol. 2015 Jul;17(7):992-8. 4.Marbaniang C, Kma L. Dysregulationof Glucose Metabolism by Oncogenes and Tumor Suppressors in CancerCells. Asian Pac J Cancer Prev. 2018 Sep 26;19(9):2377-2390.来源:BioGossip BioArt
原文链接:https://mp.weixin.qq.com/s?__biz=MzA3MzQyNjY1MQ==&mid=2652497653&idx=6&sn=9a945c80bc785826fbc5e2181989700f&chksm=84e27541b395fc5792aac707443a9a6c6e940902ae6e358878c3ddede25c72f7115168e52b74#rd
版权声明:除非特别注明,本站所载内容来源于互联网、微信公众号等公开渠道,不代表本站观点,仅供参考、交流、公益传播之目的。转载的稿件版权归原作者或机构所有,如有侵权,请联系删除。
电话:(010)86409582
邮箱:kejie@scimall.org.cn
二乙酰鸟嘌呤
3-异丁基-1-甲基黄嘌呤

Science | 首次揭示嘌呤小体的存在

Cell : FAMIN介导的嘌呤代谢新机制
2-氨基-6-甲氧基嘌呤
6-二甲基氨基嘌呤

中年人要担心的不只是油腻,45岁起就该开始结直肠癌筛查
6-氯鸟嘌呤核苷
鸟嘌呤盐酸盐
中国抗癌协会肿瘤介入学专业委员会换届会议召开


