科技工作者之家
科技工作者之家APP是专注科技人才,知识分享与人才交流的服务平台。
科技工作者之家 2019-05-26
来源:医世象
近日,来自加拿大多伦多大学 Amit M. Oza团队和美国芝加哥大学Gini F. Fleming团队分别在CA在线发表了关于卵巢癌和子宫内膜癌的高分综述,为我们带来了两大妇科恶性肿瘤的最新研究进展。

卵巢癌是世界上第二大妇科恶性肿瘤死亡原因。即使在高资源的国家如美国和加拿大也是如此,诊断5年后生存率仅为47%;相比之下,乳腺癌的5年生存率为85%。
全球每年有239000例新诊断的卵巢癌(占所有癌症病例的3.6%)和152000例死亡(占所有癌症死亡人数的4.3%),使卵巢癌成为第七位最常见的癌症患者,第八位最常见的女性癌症死亡原因,以及妇科癌症死亡的第二大最常见原因。
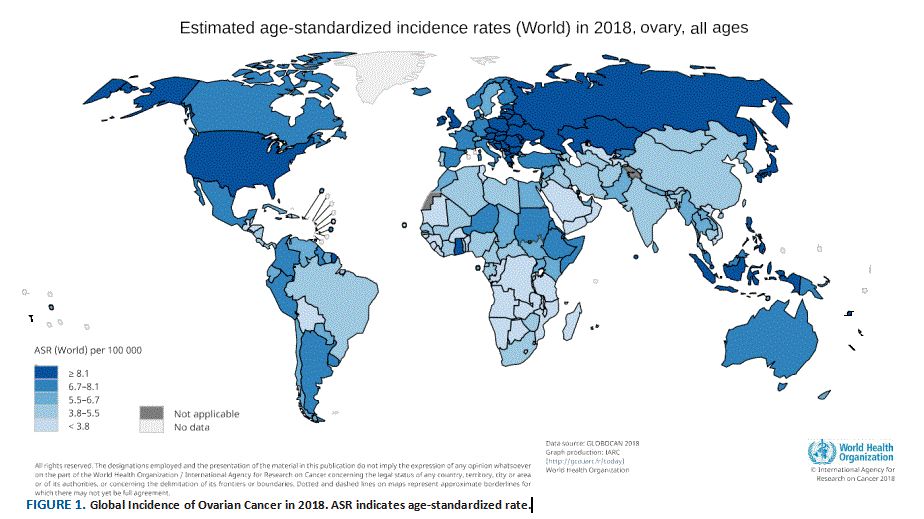
卵巢癌的死亡率与发病率的比率>0.6。美国和英国的研究估计,每6名妇女中就有1人在癌症诊断的前90天内死亡。这反映出,通过适当的治疗是可以避免晚期癌症的潜在高发病率和死亡率以及对有效治疗的挑战。
这些严峻的数据是因为缺乏早期有效的筛查方案来检测卵巢癌,以及缺乏卵巢癌的早期症状而延迟诊断。虽然早期疾病是高度可治愈的,大多数妇女处于III/IV期疾病缓解期,超过75%的晚期卵巢癌患者死于该类疾病。
提高卵巢癌患者的生存率依赖于预防。卵巢癌的危险因素为乳腺癌易感性的生殖细胞突变基因[BRCA 1/BRCA 2]和Lynch综合征,无生育,不孕,子宫内膜异位症,肥胖,年龄,最近的证据表明会阴滑石粉的应用有关。妊娠和口服避孕药的使用与降低风险有关,也有流行病学证据证明阿司匹林或非甾体抗炎药的正常使用可起保护作用。
BRCA基因突变发展为卵巢癌中,BRCA 1和BRCA 2的终生风险分别为40%~60%和11%~27%。因此,对已知BRCA 1/BRCA 2突变的女性一级亲属进行基因检测是非常重要的。目前正在努力评估化学预防,寻找流行病学和生物证据,以支持在BRCA 1/BRCA 2突变的高危妇女中使用阿司匹林。
上皮性卵巢癌(EOC)在卵巢恶性肿瘤中占95%以上。非上皮性癌多达5%的卵巢癌,主要包括生殖细胞和性脐带间质瘤,以及罕见的小细胞癌和卵巢肉瘤。EOC是一种异质性疾病,由不同类型的肿瘤组成,具有不同的组织学、分级、分子和微环境特征。组织学上,EOC可分为5大亚型:高级别浆液性、低级别浆液性、透明细胞型、子宫内膜样癌和粘液性卵巢癌。
高级别浆液性(HGSOC)是最常见的组织学亚型,占EOCs的70%以上。输卵管上皮是肿瘤发生的主要部位。在显微镜下,HGSOC表现出乳头状和固体的生长,具有大的单核细胞,其表现出具有突出的核仁和有丝分裂活性的多形性核。
HGSOC的特点是在不同的DNA修复途径中存在获得性或遗传性突变。tp 53的突变几乎是HGSOC的一个普遍特征(97%);该基因编码转录因子,激活DNA修复、细胞周期和细胞凋亡中不可修复的DNA损伤所涉及的基因的转录因子。
参与HGSOC的其他途径包括FXM 1(在近84%的HGSOCs中被改变),其次是Rb 1(67%),PI3K(45%)和Notch 1(22%)通路。所有这些都会为HGSOC患者带来新的治疗机会。
低级别浆液性卵巢癌LGSOC约占eoc的10%。据推测,LGSOC是通过一种独立的、与HGSOC完全不同的分子途径从一种非典型的增殖性(边缘性)肿瘤中发展而来的。活化的MAPK通路在多达80%的LGSOCs及其78%的前体细胞(浆液性交界性肿瘤)中被检测到,表明这是一种因果关系。它也为探讨MAPK激酶(MEK)抑制剂治疗LGSOC提供了理论依据。
卵巢透明细胞癌(OCCC)在北美和欧洲约占5%;在日本更为普遍,在日本,几乎25%的ECO患者为卵巢透明细胞癌。OCCC的发病机制尚不清楚,它被认为与子宫内膜异位症有关,子宫内膜异位症是一种以子宫内膜组织异位存在为特征的良性疾病。
目前,卵巢癌的唯一治疗机会是初级治疗,疗效取决于分期和组织学。早期疾病在90%的女性中可以治愈,即使在那些更有侵略性组织病理分型的女性中也是如此,这强调了尽早发现和及时专科治疗的重要性。不幸的是,大多数妇女仍然被诊断得很晚,对手术、化疗和靶向治疗的疗效提出了挑战。
卵巢癌的治疗已经从一种“一刀切”的方法发展到一种我们正在变得更加精确的使用外科手术,化疗和放疗的方法。这种方法将继续发展,因为我们发现预测生物标志物,这将有助于筛选最有可能受益于治疗方法的病人。对于新诊断的卵巢癌患者来说,特别是在我们继续挑战卵巢癌的一线治疗模式的情况下,先行检测也将发挥关键作用。同时我们将进一步了解肿瘤在治疗压力下的疾病演变和耐药性机制,来指导复发时的治疗。

子宫内膜癌占女性恶性肿瘤总数的7%,每年新发病率和死亡率分别占恶性肿瘤的 3.9% 和 1.7%。近年来,随着我国社会经济结构的变化,我国人群饮食及生活习惯的改变,以及内分泌和代谢性疾病罹患人群的增加,子宫内膜癌也开始呈现发病率增高及年轻化的趋势 , 每年约有 5 万新发病例,1.8 万死亡病例。
虽然子宫内膜癌的发病率在不断增加,但大多数诊断为早期疾病,手术后预后良好。但是困难的是,如何才能可靠地鉴别出早期疾病中最易复发的病人,以在避免过度治疗的短期和长期毒性应用的同时,能够开展有效的个体化辅助疗法。
目前,几乎所有子宫内膜癌的危险分层系统都使用分期(包括肌层浸润深度(MMI)和淋巴结受累)、组织学和分级的组合。基因组因素尚未用于评估预后的标准临床应用。
Bokhman于1983年提出了子宫内膜癌亚型的分类方法。该系统提出了2种广泛类型的子宫内膜癌:I型癌症(70%)和II型子宫内膜癌。I型癌症主要由肥胖后遗症介导,与子宫内膜细胞过度增殖有关。因此,患有Ⅰ型子宫内膜癌的患者经常患有代谢综合征,如超雌激素,高脂血症、糖尿病和无排卵性子宫出血。从组织学上看,I型肿瘤主要是高分化到中等分化的子宫内膜样肿瘤,至少90%的肿瘤表达中至高水平的雌激素受体。相比之下,II型子宫内膜癌与高雌激素血症或子宫内膜增生无关,常发生于非肥胖妇女,与代谢或内分泌疾病无关。组织学上,II型肿瘤分化差,最常见的是浆液性、透明细胞或癌肉瘤亚型。
在组织学方面,子宫内膜样组织学改变是最常见的子宫内膜癌,占75%~80%。浆液性和透明型细胞癌分别占10%和4%。
分子研究方面,迄今为止对子宫内膜癌的最全面的分子研究是通过国家癌症研究所资助的癌症基因组图谱(TCGA)完成的。因为可以通过TCGA分析中报告的类别进行临床实验,以潜在地改善预后。一些研究组提出了基于TCGA数据库的简化算法,以用于临床环境。该分子分类最近在一个更大的、基于群体的案例序列中得到了验证,并取得了良好的效果。
子宫内膜癌通常主要通过手术治疗。对于那些可能受益于化疗或放射治疗(RT)的患者来说,手术分期一直是子宫内膜癌早期治疗的一部分。全腹膜外子宫合并子宫和宫颈切除术,以及双侧卵巢切除术(BSO)都是标准术式,这可以通过微创或开放的方法来完成。同时建议进行淋巴结评估,并尽可能地移除可疑的淋巴结。
转移性/复发性子宫内膜癌的中位生存期短,约为12至15个月。对于大多数妇女来说,对于无法切除的复发/转移性疾病,最初的治疗方法是用卡铂和紫杉醇进行化疗。对于那些有潜在内分泌敏感性肿瘤的人来说,通常以孕激素为基础的内分泌治疗试验是合适的。
极突变型和MSI型子宫内膜癌,有大量肿瘤浸润性淋巴细胞和大量新抗原负荷,这表明它们对免疫治疗有较好的疗效,特别是细胞程序性死亡蛋白1(PD-1)/程序性死亡配体1(PD-L1)检查点抑制剂有很好的疗效。
新的方向包括抗血管生成治疗、聚(ADP-核糖)聚合酶抑制剂和针对PI3K/mTOR/Akt通路的分子靶向药物等等。
参考资料
1. Epithelial Ovarian Cancer: Evolution of Management in the Era of Precision Medicine
doi: 10.3322/caac.21559
2. Current Recommendations and Recent Progress in Endometrial Cancer
doi: 10.3322/caac.21561
来源:medhealife 医世象
原文链接:http://mp.weixin.qq.com/s?__biz=MzU4NjUyNzYyOQ==&mid=2247491790&idx=1&sn=42690c1eafa85632e03980579fe10cf6&chksm=fdfb462cca8ccf3a08df8a0f39b298c26fbd6218600f48ecf3bf73db4e7bc65823e6aa23b522&scene=27#wechat_redirect
版权声明:除非特别注明,本站所载内容来源于互联网、微信公众号等公开渠道,不代表本站观点,仅供参考、交流、公益传播之目的。转载的稿件版权归原作者或机构所有,如有侵权,请联系删除。
电话:(010)86409582
邮箱:kejie@scimall.org.cn
健康 癌症 肿瘤 癌症复发 妇科 癌症的原因 美国国家癌症研究所 子宫内膜癌 卵巢癌的早期症状 癌症的早期症状

【病例】早期子宫内膜癌超声造影一例

2篇CA(IF=245)连发,系统阐述卵巢癌及子宫内膜癌(值得收藏)

美国国家癌症研究所:草甘膦和人类癌症没关系

研究显示怀孕有助降低女性患子宫内膜癌风险

子宫内膜癌患者的营养治疗专家共识

【病例】子宫内膜癌的超声病例

先声药业恩沃利单抗联合仑伐替尼治疗子宫内膜癌获批临床

专题 |【学术前沿】王亚利教授:子宫内膜癌近距离放射治疗进展

谣言:胖女孩更容易得子宫内膜癌

专题讲座 |【循证为本】林仲秋教授:2020NCCN子宫内膜癌指南解读