科技工作者之家
科技工作者之家APP是专注科技人才,知识分享与人才交流的服务平台。
科技工作者之家 2020-07-15
来源:中华医学会胸心分会

点击上方蓝字关注我们
前言:
美国外科医师学会肿瘤学小组Z0030发现,接受纵隔淋巴结清扫或系统取样的早期非小细胞肺癌患者的生存率没有差异。然而,一项针对1989-2007年间5个随机对照试验中1,980名患者的荟萃分析显示,淋巴结清扫与较好的存活率有关。我们在一项基于人群的观察队列中研究早期非小细胞肺癌根治性切除中淋巴结清扫范围对生存率的影响。
方法:
对2009-2019年美国医院四个连续转诊区域内的临床T1或T2、N0或非肺门N1、M0非小细胞肺癌根据淋巴结检查结果分为纵隔淋巴结清扫术、系统采样术和非纵隔淋巴结清扫术。在评估统计交互作用和混淆后,我们比较了人口学和临床特征、围手术期并发症发生率和生存率。
结果:
在1,942名符合条件的患者中,18%进行了淋巴结清扫,6%进行了系统采样,75%的术中淋巴结评估均未达到标准。在教学医院,淋巴结清扫比“两者都不”切除的死亡风险低(0.57 [95%可信区间0.41,0.79]),但在校正后无统计学差异(0.74[0.40,1.37])。非教学机构的危险比没有显著差异。纵隔淋巴结清扫或系统采样后的围手术期并发症发生率两者无显著差异。
结论:
在教学机构中,纵隔淋巴结清扫术与较不全面的病理淋巴结分期相比具有更高的生存率。在非教学机构中没有生存差异,这一发现值得进一步研究。
1、前言
准确的病理淋巴结分期与通过多种假定机制-改善风险分类-提高生存率,增加对候选者有益的辅助治疗的检测和部署。美国外科医师学会肿瘤学小组(ACOSOG)Z0030的临床试验表明,在早期非小细胞肺癌(NSCLC)患者中彻底的系统采样与纵隔淋巴结清扫的生存率相当。尽管在4%的纵隔淋巴结清扫队列中发现了意外的纵隔淋巴结转移。
尽管这一大型随机对照试验非常严谨,但这一发现受到了多位研究者的批评,甚至包括研究调查者。最近对五项随机对照试验的Meta分析表明,纵隔淋巴结清扫可能提供更好的生存率,并建议通过实用的多中心试验进一步评估这一问题。对2018年早期NSCLC新发展的回顾表明,系统采样的充分性问题仍然悬而未决。因为美国的大多数肺癌切除都是在社区级医院进行的,与ACOSOG Z0030的大多数机构不同,
我们务实地重新检查了在一个大型的,当代的,基于人群的手术切除数据集的淋巴结清扫程度的生存效果,该数据集是来自美国肺癌发病率和死亡率最高的地区,主要是社区一级的机构。我们假设纵隔淋巴结清扫术和系统取样的结果是相等的,但Z0030质量的节点评估常无法完成,损害患者的结果。为了检验这些假设,我们比较了接受纵隔淋巴结清扫、系统菜样和淋巴结评估未达到ACOSOG规范的患者的生存率和围手术期并发症发生率。我们还研究了当既没有纵隔淋巴结切除术或系统取样的患者的特点和失败模式。
2、材料和方法
2.1、研究队列
外科切除的中南质量(MS-QSR)队列包括从2009年1月至2019年2月在密西西比州北部,阿肯色州东部和田纳西州西部四个毗连的达特茅斯医院转诊区内的所有12个合格机构为NSCLC进行的所有治疗意向切除。符合条件的机构每年有五次或更多的NSCLC患者,来自七个不同的医疗系统(表A1)7-9。MS-QSR队列来自正在进行的国立卫生研究院资助的人口级传播和实施科学项目,以改善手术切除和病理检查实践。该数据库旨在提供比目前国家数据库(如监测、流行病学和最终结果数据库,或者国家癌症数据库)更详细的手术切除方法。
它包括比在这些国家数据集中可以找到的更多关于淋巴结评估的细节。所有参与机构的机构审委会批准了数据的贡献,但放弃了知情同意要求。
2.2、病人的选择
类似于Z0030选择标准,我们将研究评估限制在临床(C)T1或T2(由美国癌症联合委员会第8版标准,而不是与Z0030一样的第5版),N0或非肺内N1(11-14站转移),第一次接受了NSCLC的原发性解剖切除的M0的患者。我们排除了所有淋巴结转移的患者,这些患者将在系统采样时进行检查,如Z0030所示(表A2)。我们还排除了接受新辅助治疗、先前治疗过的肺癌、再切除和楔形切除的患者。
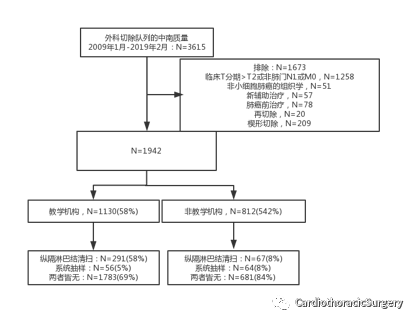
图1 选择标准将研究队列分为临床T1或T2,N0或非肺门N1,M0(由美国癌症联合委员会第8版)非小细胞肺癌患者,这些患者接受了切除,按机构教学状况分层,然后作为有纵隔淋巴结清扫,系统采样,或两者皆无的淋巴结评估标准。转移到淋巴结站的患者被排除在符合Z0030试验选择标准,他们将在美国外科医师学会Z0030试验定义的系统抽样时进行评估(切除右侧淋巴结站2R、4R、7和10和切除左侧淋巴结站5,6,7和10L)。在这一研究分析中,纵隔淋巴结清扫是通过用于右侧切除的2R、4R、7、8、9和10的淋巴结和用于左侧切除的5、6、7、8、9和10L的淋巴结来识别的。外科切除队列的中南质量是一个基于人口的数据集,包括在4个相邻的达特茅斯医院转诊区在阿肯色州东部,密西西比州北部,田纳西州西部的12家医院。
2.3、淋巴结清扫范围的定义
利用Z0030中指定的淋巴结清扫站,我们将纵隔淋巴结清扫定义为包括右侧切除的2R、4R、7、8、9和左侧切除的5、6、7、8、9站,10L站;系统采样包括至少2R、4R、7和10R在右侧,5,6,7和10L在左侧,但不包括纵隔淋巴结清扫所需的站2(表A2)。作为对照组,我们评估了淋巴结检查不符合ACOSOG标准的患者。采用保守的方法,来考虑切除前切除淋巴结的可能性,我们将纵隔镜切除的淋巴结作为切除淋巴结和站的一部分。不计算这些淋巴结的替代方法没有改变我们的分析结果(数据未显示)。由于支气管内超声引导下活检不能切除整个淋巴结进行病理评估,我们在淋巴结切除的定义中没有包括仅用这种技术评估的淋巴结。由于先前的证据表明,外科医生对淋巴结清扫程序的报告与客观审查病理报告的结果之间存在着明显的不一致,所以淋巴结站是从最终的病理报告中确定的,而不是外科医生的报告。
2.4、生存率
所有参与机构的肿瘤登记处每6个月同时提供MS-QSR的生存率更新。在目前的分析中,我们在2019年2月28日审查的结果中评估了从手术切除之日起到最新的生存率更新。在进行此分析时,此数据集中没有死亡原因。
2.5、统计分析
我们使用描述性统计来总结3个淋巴结评估组的患者人口学、临床特征和分期措施的彻底性。
我们用Chi-Squared(或Fisher的精确测试,如果预期的细胞计数很小的话)和Kruskal-Wallis测试了三组的统计差异。用Kaplan-Meier图对生存进行了视觉探索,并用对数秩检验对统计差异进行了检验。用Cox比例危险模型进一步研究了生存率与淋巴节评估之间的关系。潜在效应-修饰剂和混淆剂被认为包括病人年龄、种族、保险、共患病人数、总临床分期、组织学、切除技术、浸润性分期,术前使用正电子发射断层扫描(PET-CT)扫描,切除范围,外科医师委员会认证,外科医师多年的实践,和机构特征包括Rurality,床位大小和教学状况。
根据《农村-城市连续法典》确定了制度的可靠性,该法典将县按人口大小划分为九个大都市区和非大都市区。代码1-3表示大都市地区,4-9表示农村地区14。效应修饰是一个在另一个协变量水平上的抽样类型与生存之间的关联的差异,在双变量水平上一个相互作用项进行了检查,被认为是在α=0.05水平上有显着性差异。当协变量的存在改变抽样类型与生存率之间的总体联系时,就会发生混淆,在那些不是影响改修饰剂的协变量中进行评估,原有和调整后的危险比百分比变化>10%被认为是混杂因素。作为一种次要的调整方法,我们在Cox模型中使用了一个稳定的逆概率权重,对所有潜在混杂因素的调整。虽然外科医生和机构之间的内部相关性很小,但我们使用Cox的robust三明治协方差估计器对重复初级分析进行了敏感性分析。我们选择在主要分析中不使用这种方法是因为结果相似的,而样本量变小,方差估计不可靠。我们还进行了额外的分析,通过仅分析cN0疾病患者的生存情况,说明在评估和管理cN2疾病患者方面的差异所带来的潜在混淆。我们使用Tukey的多重比较调整对淋巴结评估的类型进行了两两比较15。为每次分析提供了95%置信区间(CI)的危险比。通过log(-log)生存率曲线直观地评估了比例危险假设。所有分析均在α=0.05的显著性水平上进行,使用SAS9.4(2013年,SAS研究所,Cary NC)。
3、结果
3.1、研究队列特点
从2009年1月1日到2019年2月28日,MS-QSR队列中有3615例外科切除,其中1258项不符合阶段纳入标准。进一步排除的是51例非NSCLC诊断切除,57例新辅助治疗患者, 78名患者接受了先前的肺癌治疗,20次再切除,209次楔形切除,留下了1942次合格切除的分析队列(图1)。其中358例(18%)有纵隔淋巴结清扫,120例(6%)有系统取样,1464例(75%)有淋巴结评估,均不符合标准(图2)。

图2 基于人群的中南质量外科切除队列中接受治疗意向手术的患者与纵隔淋巴结清扫或系统采样的患者比例,如由美国外科医师学会肿瘤组定义,或两者皆无的取样方法。
这些外科切除在12个机构进行,其中7个(为812名患者提供护理[42%的队列])是非教学;3个(为353名患者提供护理[18%])位于农村地区。切除手术由52名外科医生完成,其中4名(为112名患者提供护理[6%])是经董事会认证的普外科医生,40名(为999名患者提供护理[51%])是董事会认证的心血管外科医生,一般不具备胸外科的重点,8名(提供护理831[43%])是董事会认证的专门的普通胸外科医生。外科医生的执业年限中位数为28年(范围:3-51年;四分位数范围[IQ R]:16-40年)。
所有教学机构均为城市,床位数显著高于非教学医院(中位数793比359;p<0.001),并且仅由心血管(29%)或专门的普通胸外科医生(71%)进行切除。在教学医院的外科医生在临床实践中的时间更长(中位数38v29年;p<0.001)。在非教学医院进行的812次切除中,43%在农村,57%在城市医院;83%由心血管外科医生进行,14%由普外科医生进行,只有4%是由普通胸外科医生进行的。
3.2、与淋巴结清扫类型相关的病人、外科医生和机构特征
患者层面的特征,包括性别,组织学,PET-CT,病理分期,淋巴结分期的变化,切除的程度和技巧在3个淋巴结评估组之间存在差异(表1)。纵隔淋巴结清扫术和系统取样受者更有可能是女性;这些程序主要是机器人辅助的(分别为68/52/21%;p<0.001),而“两者皆无”切除大多是开放切除(29/34/63%)。纵隔淋巴结清扫术和“两者皆无”切除术在教学医院占主导地位(81/47/53;p<0.001),通常在较大的医院进行(中位床位大小793/359/617;p<0.001)。专门的普通胸外科医生进行了78%的纵隔淋巴结解剖和43%的系统取样程序;心血管外科医生进行了不符合Z0030标准的62%切除。
3.3、失败模式
纵隔淋巴结清扫的中位数(IQR)为8(6-11),系统采样为7(4.5-10),不符合标准的纵隔淋巴结切除数为3(1-5);纵隔淋巴结切除站数分别为5(5-6)、4(4-4)和2(1-3)(p<0.001;表A3)。符合这两个质量标准的切除主要没有清扫左侧的6站(81%)和8站(78%),右侧的2R站(92%)、8站(75%)、9站(66%)和4R站(57%)。然而,3%没有淋巴结(病理性淋巴结),14%没有纵隔淋巴结,42%没有肺门淋巴结(表A3)。
3.4、生存分析
在接受检查的患者中,中位随访时间为3.27年,中位生存期为7.55年,631例患者在随访期间死亡:64例(18%)接受纵隔淋巴结清扫,28例(23%)接受系统采样,539例(37%)无系统采样。机构教学状态是唯一的效果修正协变量,切除技术是唯一的混杂因素(图3)。因此,我们提出了机构类型的危险比,并同时校正技术。在教学机构,纵隔淋巴结清扫患者的死亡风险明显低于非系统采样的患者(危险比0.57[0.41,0.79];p<0.001;调整后p=0.002);纵隔淋巴结切除术与系统采样没有统计学意义。非教学机构的淋巴结评估类型无显著差异(表2)。充分调整包括所有协变量在内的模型提供了类似的结果(表A4)。

图3 图示临床T1或T2、N0或非肺门N1、M0非小细胞肺癌患者的危险比,他们接受原发性手术切除,病理报告中基于淋巴结站的淋巴结清扫程度分层:纵隔淋巴结清扫(右侧切除2R、4R、7、8、9站淋巴结和10R;左侧切除5、6、7、8、9和10L站淋巴结),系统取样(右侧切除2R、4R、7、10L站淋巴结;左侧切除5、6、7、10L站淋巴结)或两者皆无。在单效调校分层、机构教学状况下,在教学机构进行的外科清扫中发现显著的生存率差异,而在非教学机构中没有发现。
3.5、敏感性分析
另外使用robust三明治协方差估计器的分析产生了相同的结果,正如一种稳定的逆概率方法所做的那样,平衡各组和潜在偏差的来源(表A5)。仅限于cN0患者的分析提供了类似的结果(表A6)。粗略估计,纵隔淋巴结清扫的死亡率显著低于“两者都不”(0.58[0.45,0.76]),机构教学状况是一种效果调节技术,切除技术是一种混淆技术。在教学机构中, 调整外科医生专业后,只有纵隔淋巴结清扫术的死亡率低于两者都不(0.60[0.43,0.83])(数据未显示)。非教学医院生存率差异无统计学意义。
3.6、医疗利用情况及围手术期并发症
采用系统取样的切除术的中位手术时间为160分钟(IQR:113-209),而纵隔淋巴结清扫手术时间为109分钟(83-160),切除手术时间为141分钟(103-186),均不符合标准(p<0.001;表3)。两者皆无队列的胸管引流时间较长(p<0.001),重症监护病房入院(P=0.0056),住院时间长(P<0.001),但呼吸衰竭发生率最低(P<0.001)。表A. 7提供了按教学状况分层的围手术期结果的详细摘要。
4、讨论
在高肺癌发病率和死亡率地区的美国,基于人群的评估模式和病理淋巴结分期结果,我们发现,虽然纵隔淋巴结清扫术和系统取样与围手术期发病率或死亡率高无关,但在早期NSCLC的切除中纵隔淋巴结清扫术和系统取样进行相对较少:75%不符合系统抽样的ACOSOG定义。左侧切除术未检查6、7、8站淋巴结分别为81%、69%和78%,右侧切除最常忽略2R、8、9、4R和72淋巴结(分别为9%、75%、66%、57%和51%)。此外,12%的队列有极差的淋巴结评估,包括2%没有任何淋巴结评估和10%没有任何纵隔淋巴结评估。
从这些数据来看,不清楚为什么标准做法迄今没有得到普及仍缺乏现有证据。虽然ACOSOG Z0030的最终结果直到20112才公布以及我们的研究队列跨越2009年至2019年,但初步的安全结果是在2006年公布的16。在MS-QSR中,纵隔淋巴结清扫、系统取样和“两者皆无”队列术后30天死亡率(3% v 8% v 4%)没有什么差异。虽然在Z0030报告中,比率似乎高于纵隔淋巴结清扫的0.76%和系统抽样的2%16,但这可能反映了固有的偏差,如在临床试验人群的“健康志愿者效应”。基于人群的MS-QSR队列中的术后生存率统计数据也可能更多地反映“现实世界的统计”,而不是来自非基于人群的数据集,如胸外科医生协会数据库和国家癌症数据库。我们推测,Z0030是一个“负面试验”这一错误的认为可能无意中贬低了社区外科医生的彻底的病理结节评估。
机构教学状况对淋巴结评估类型与生存率的关联有显著影响。在教学医院接受纵隔淋巴结清扫术的患者比那些手术不符合系统抽样标准的患者有明显更高的生存率。虽然与Z0030相似,纵隔淋巴结清扫和系统取样之间的生存率没有显著性差异,但纵隔淋巴结清扫术与教学医院死亡风险较低(0.74[CI0.40-1.37])有关,增加了这种差异如果持续在一个更大的系统抽样队列中可能是显著的可能性。令人惊讶的是,我们发现系统抽样和“两者皆无”队列之间的生存率没有区别。此外,在非教学医院进行手术患者的任何类型淋巴结评估的结果没有区别。这些发现表明,需要对Z0030的结果进行更细致的解释。这一建议有优先性:从病理评估质量的角度对Z0030纵隔淋巴结清扫臂进行术后复查,提示由检查的淋巴结数量来定义病理评估的彻底性,对生存率有显著的影响17。
教学医院的大多数手术是由普通胸外科医生进行的,而非教学医院的大多数手术是由心血管或普外科医生进行的。事实上,所有普外科医生的切除都是在非教学医院进行的。普通胸外科医生的治疗效果优于心血管外科医生18;普外科医生的肺切除术结果明显低于经板认证的心血管外科医生19,20。病理结节分期的准确程度可能导致这些生存率差异。准确程度的差异是由手术持续时间的淋巴结评估队列与短期发病率指标(如胸管持续时间引流和重症监护病房入院)之间的矛盾差异所引起的。
ACOSOG Z0030将不会被重新制定,因为执行这样的试验有巨大的逻辑困难。发表结果是明确的纵隔淋巴结清扫没有比彻底进行的系统淋巴结取样程序提供额外的生存效益2,3。然而,关于这两种程序等同性的辩论仍在继续 4-6。这种对现实世界人口和临床实践的高度解释性试验的外部有效性越来越受到质疑。旨在一劳永逸地证明纵隔淋巴结清扫的好处,试验的多个方面(如病人水平、外科医生水平和机构水平的资格),缺乏干预灵活性和依从性,以及将13.9%的随机患者排除在主要结果分析之外,自相矛盾的产生了一种可能性即试验结果可能不能完全适用于“现实世界”的经验 2,21。
5、局限性
我们使用观察数据重新实施Z0030试验有明显的内在局限性,包括比随机临床试验更容易产生偏倚。例如,很可能是外科医生(和肺癌护理团队)熟练程度的差异造成我们发现的一些差异。我们减少了研究队列中转移到淋巴结站的患者,这些患者是在Z0030试验后,系统取样后确认无肺门和纵隔淋巴结转移。与Z0030类似,我们没有考虑使用辅助化疗,这可能对长期生存率有一定的影响。
我们使用的是美国癌症联合委员会第八版分期系统,而不是在Z0030患者应计窗口中使用的第五版。通过排除肿瘤大于5cm的患者,我们选择了一个风险较低的人群,这可能会使我们的分析偏向于零。当研究队列被进一步限制在表面上甚至更低风险的cN0疾病子集时,我们的发现仍然是一致的。我们关于纵隔淋巴结清扫和系统抽样的分类标准是基于确定的最小淋巴结站,虽然实用,但并没有像Z0030试验中那样明确划分。系统抽样队列有时包括超过Z0030规定的淋巴结站,这也倾向于偏向于零。我们对纵隔淋巴结清扫的定义是基于病理报告中特定解剖站的淋巴结识别,而不是外科医生对淋巴结清扫手术的描述,可能不能真正反映适用于Z0030的严格定义。这可能是通过检索Z0030淋巴结清扫臂11至12纵隔淋巴结的中位数,而在我们的队列中为711。此外,基于淋巴结计数的质量措施可能会被处理碎片淋巴结的方式所混淆。外科医生和病理学家在识别淋巴结清扫术过程中的差异可能是外科手术之外,由于病理评估的全面性或病理报告的准确性的差异所致。我们以前已经证明了外科医生和病理学家之间存在这种不一致。
虽然我们的研究结果不是基于淋巴结计数,而是被检查的淋巴结的解剖来源,这不受碎裂问题的影响,但它们仍然容易受到病理学实践变化的影响22。最后,我们目前无法评估这一队列中的死亡原因,尽管Z0030中也没有提供这一点。
6、优势
这是对ACOSOG Z0030研究发现的第一次基于人群的检查。MS-QSR数据库是一个独特的、基于人群的手术切除数据集。它包括来自12家医院的信息,横跨3个州(阿肯色州、密西西比州和田纳西州)有一个集水区的7个不同的医疗系统,包括6个州的毗连县(包括肯塔基州西南部、阿拉巴马州西部和密苏里州东南部的县)。在国家癌症研究所的支持下,该数据库提供了“现实世界的数据”,以促进美国肺心脏外科肺癌护理的肺癌死亡带当前相关检查。MS-QSR包含的解剖淋巴结细节比任何国家水平的数据集都要多,包括监测、流行病学和最终结果数据库,不基于人口的国家癌症数据库和胸外科学会的普通胸外科数据库。本文中报告的淋巴结站的特异性分析不能在任何这些数据集中重新编辑。
此外,我们还包括比Z0030更具代表性的机构和外科医生,Z0030仅限于普通胸外科医生和大多数学术机构。我们包括了另一个研究队列------那些(绝大多数)没有达到Z0030的系统抽样。大量事实表明彻底的病理结节分期是不必要的而错误解释Z0030,因此,这个研究队列是重要的。虽然我们证实了Z0030在“现实世界”人群中的生存率研究结果,并证实了系统的淋巴结清扫在这些环境中是相对安全的,但我们也证明了在这些环境中,系统的淋巴结清扫的利用不足。制度教学作为一种效果调节剂至关重要。在未来的研究分析中,我们计划进一步研究未确定的非教学机构系统淋巴结清扫的生存效益,包括这些发现在其他数据集中的普遍性。
证据表明,淋巴结分期质量与美洲、澳大利亚、亚洲和欧洲23-28仍存在差距。再加上支持纠正措施的证据,如及时、保密地反馈机构业绩29,使用预先标记的淋巴结标本收集包30,31, 并改善肺切除标本的大体解剖32,33,我们的研究成果应该对相关的组织手术指导、医疗政策制定者和机构管理者有很大的帮助。美国外科医生学院癌症委员会反映出政策层面的潜在相关性,并于2020年19次肺切除术的分期标准现在声明:“在原发性肺恶性肿瘤的任何治疗性肺切除术后的手术病理报告中必须包含至少1个(命名和/或编号)肺门淋巴结站和至少3个不同的(命名和/或编号)纵隔淋巴结站”34。
7、结论
在这个真正基于人群的队列研究,大多数早期NSCLC切除没有应用ACOSOG定义的病理淋巴结评估的最低标准。在教学机构中,纵膈淋巴结清扫术的患者的生存率优于较少清扫的患者。目前尚不清楚在非教学设施接受手术的患者的生存率没有差异。然而,我们的研究给人留下的印象是,在早期NSCLC的治疗-------意向切除过程中,极有必要提高病理淋巴结分期的质量。
表1 各种类型的人口统计学,临床和外科特征淋巴结评估
Characteristics* | Medistinal nodal disp N (%) | Systematic sampling N (%) | Neither N (%) |
358 | 120 | 1464 | |
Sex (p-value: 0.0023) | |||
Male | 165(46) | 55(46) | 808(55) |
Female | 193(54) | 65(54) | 656(45) |
Age, years (p-value: 0.2361) | 69 (62-74, 31-89) | 68 (63-73, 22-86) | 68 (61-73, 27-93) |
Race (p-value: 0.3775) | |||
Caucasian | 286(80) | 103(86) | 1178(80) |
African American | 64(18) | 16(13) | 268(18) |
Other/Not reported | 8(2) | 1(1) | 18(1) |
Insurance (p-value: 0.3636) | |||
Medicare | 179(49) | 57(48) | 724(49) |
Medicaid | 52(15) | 21(18) | 203(14) |
Commercial | 128(36) | 38(32) | 489(33) |
Self-Insured/None | 4(1) | 4(3) | 48(3) |
Number of comorbidities (p-value: 0.9926) | 2 (2-3, 0-6) | 2 (2-3, 0-7) | 2 (2-3, 0-7) |
Histology (p-value: 0.0006) | |||
Adenocarcinoma | 236 (66) | 64 (53) | 779 (53) |
Squamous | 97 (27) | 43 (36) | 526 (36) |
Other | 25 (7) | 13 (11) | 159 (11) |
PET-CT (p-value: 0.0406) | |||
No | 313 (87) | 102 (85) | 1232 (84) |
Yes | 45 (13) | 18 (15) | 232 (16) |
Clinical T category¶ (p-value: 0.1864) | |||
T1a | 26 (7) | 8 (7) | 75 (5) |
T1b | 146 (41) | 48 (40) | 544 (37) |
T1c | 96 (27) | 23 (19) | 414 (28) |
T2a | 69 (19) | 28 (23) | 317 (22) |
T2b | 21 (6) | 13 (11) | 114 (8) |
Clinical N category¶ (p-value: 0.2129) | |||
N0 | 347 (97) | 112 (93) | 1407 (96) |
Non-hilar N1 | 11 (3) | 8 (7) | 57 (4) |
Pathologic T category¶ (p-value: 0.0021) | |||
pT1a | 37 (10) | 6 (5) | 68 (5) |
pT1b | 104 (29) | 30 (25) | 395 (27) |
pT1c | 61 (17) | 29 (24) | 290 (20) |
pT2a | 116 (32) | 32 (27) | 443 (30) |
pT2b | 14 (4) | 9 (8) | 102 (7) |
pT3 | 23 (6) | 13 (11) | 139 (9) |
pT4 | 3 (1) | 1 (1) | 27 (2) |
Pathologic N category¶ (p-value: 0.0002) | |||
pNx | 0 (0) | 0 (0) | 44 (3) |
pN0 | 333 (93) | 114 (95) | 1279 (87) |
pN1 | 20 (6) | 6 (5) | 122 (8) |
pN2 | 5 (1) | 0 (0) | 19 (1) |
Clinical to pathologic nodal stage (pvalue: 0.0450) | |||
Down-stage | 10 (3) | 5 (4) | 76 (5) |
No change | 324 (91) | 112 (93) | 1268 (87) |
Up-stage | 24 (7) | 3 (3) | 120 (8) |
Extent of rep (p-value: 0.0229) | |||
Pneumonectomy | 4 (1) | 2 (2) | 42 (3) |
Bilobectomy | 9 (3) | 5 (4) | 70 (5) |
Lobectomy | 334 (93) | 107 (89) | 1259 (86) |
Segmentectomy | 11 (3) | 6 (5) | 93 (6) |
Rep technique (p-value: <0.001) | |||
Open | 103 (29) | 41 (34) | 916 (63) |
Robotically-assisted | 245 (68) | 62 (52) | 302 (21) |
Video-assisted | 10 (3) | 17 (14) | 246 (17) |
Margin status (p-value: 0.0002) | |||
Positive | 12 (3) | 3 (3) | 43 (3) |
Negative | 341 (95) | 117 (98) | 1394 (95) |
Not Reported | 5 (1) | 0 (0) | 27 (2) |
*使用Chi-Squared(Fisher的精确如果小样本)测试或Kruskal-Wallis测试三列的P值测试差异,除非另有规定,PET-CT=正电子不显著发射断层扫描-计算机断层扫描;美国癌症联合委员会第8版分期系统
表2 按机构教学状况划分的分层危险比。
Type of sampling* | Stratified Hazard Ratios† (95% Confidence Interval) | Unadjusted P-value | Adjusted P-value |
Among non-teaching institutions, after adjusting for rep technique | |||
Mediastinal nodal disp vs Neither | 1.03 (0.63, 1.69) | 0.897 | 0.9908 |
Systematic sampling vs Neither | 1.48 (0.87, 2.52) | 0.1447 | 0.3111 |
Mediastinal nodal disp vs systematic sampling | 0.7 (0.35, 1.4) | 0.3094 | 0.5664 |
Among teaching institutions, after adjusting for rep technique | |||
Mediastinal nodal disp vs Neither | 0.57 (0.41, 0.79) | 0.0007 | 0.0021 |
Systematic sampling vs Neither | 0.77 (0.44, 1.35) | 0.3654 | 0.637 |
Mediastinal nodal disp vs systematic sampling | 0.74 (0.4, 1.37) | 0.3386 | 0.6042 |
*两者皆无= 切除没有检查所有特定的淋巴结站所需的纵隔淋巴结清扫或系统抽样的美国外科医师学会肿瘤组的定义 †.教学状态被证明是一种效果修饰剂,因此提供了分层危险比,同时调整了唯一的混淆即切除技术。‡.使用Tukey的方法调整成对比较。
表3 病理结节评估组围手术期并发症。
Complications | Mediastinal lymph node disp N (%) | Systematic sampling N (%) | Neither N (%) | P-value* |
N | 358 | 120 | 1464 | |
Duration of surgery, minutes† | 109 (83-160), (16-335) | 159.5 (113-209), (39-388) | 141 (103-186), (16-641) | <0.001 |
Number with any post-operative complications, N (%) | 182 (51) | 50 (42) | 708 (48) | 0.2197 |
Number of post-operative complications† | 1 (0-1), (0-4) | 0 (0-1), (0-4) | 0 (0-1), (0-6) | 0.2711 |
Cardiac arrhythmias, N (%) | 53 (15) | 14 (12) | 222 (15) | 0.5845 |
Atelectasis, N (%) | 74 (21) | 19 (16) | 307 (21) | 0.4085 |
Pneumonia, N (%) | 10 (3) | 2 (2) | 64 (4) | 0.1634 |
Rate of reoperation, N (%) | 0 (0) | 1 (1) | 8 (1) | 0.2711 |
Rate of blood transfusion, N (%) | 4 (1) | 2 (2) | 39 (3) | 0.1941 |
Empyema, N (%) | 0 (0) | 0 (0) | 3 (0) | 1.000 |
Chylothorax, N (%) | 1 (0) | 0 (0) | 3 (0) | 0.6774 |
Bronchopleural fistula, N (%) | 0 (0) | 0 (0) | 6 (0) | 0.7305 |
Air leak > 7 day s (in summary), N (%) | 20 (6) | 9 (8) | 118 (8) | 0.2842 |
Respiratory failure, N (%) | 110 (31) | 30 (25) | 283 (19) | <0.001 |
Myocardial infarction, N (%) | 0 (0) | 0 (0) | 10 (1) | 0.3189 |
Adult respiratory distress syndrome, N (%) | 1 (0) | 0 (0) | 20 (1) | 0.1182 |
Recurrent laryngeal nerve injury, N (%) | 0 (0) | 0 (0) | 0 (0) | NA |
Increased lymphatic drainage, N (%) | 0 (0) | 0 (0) | 1 (0) | 1.000 |
ICU readmittance, N (%) | 11 (3) | 4 (3) | 68 (5) | 0.3546 |
Hospital readmittance within 60 day, N (%) | 34 (10) | 19 (17) | 186 (13) | 0.1173 |
Duration of chest tube drainage, days† | 3 (1-5), (0-33) | 3 (2-6), (1-38) | 4 (3-7), (0-370) | <0.001 |
ICU length of stay, days† | 1 (1-2), (0-33) | 1 (1-2), (0-24) | 1 (1-2), (0-43) | 0.0056 |
Hospital length of stay, days† | 4 (3-7), (1-373) | 5 (3-7), (2-43) | 6 (4-9), (0-171) | <0.001 |
30-day mortality, N (%) | 12 (3) | 9 (8) | 63 (4) | 0.1538 |
60-day mortality, N (%) | 19 (5) | 10 (8) | 90 (6) | 0.4880 |
90-day mortality, N (%) | 23 (6) | 12 (10) | 119 (8) | 0.3878 |
120-day mortality, N (%) | 32 (9) | 15 (13) | 137 (9) | 0.4907 |
*使用Chi-Squared(Fisher的精确,如果预期的细胞计数小于5)测试或Kruskal-Wallis测试三列的P值测试差异。+中位数(四分位数范围),(范围)。
来源:CardiothoracicSurgery

来源:CSTCVS1985 中华医学会胸心分会
原文链接:https://mp.weixin.qq.com/s?__biz=MzA3NDQwNzQ3OA==&mid=2649077509&idx=4&sn=973bc6952ebb969591f58cb51d00a4da&chksm=87115c5cb066d54a9898755e3a3ef6c42b2dacdb8aedd52e8590c92570f4533053e9cdb7df69#rd
版权声明:除非特别注明,本站所载内容来源于互联网、微信公众号等公开渠道,不代表本站观点,仅供参考、交流、公益传播之目的。转载的稿件版权归原作者或机构所有,如有侵权,请联系删除。
电话:(010)86409582
邮箱:kejie@scimall.org.cn
健康 淋巴 淋巴结转移 病理报告 病理检查 肿瘤分期 纵隔 胸外科 纵隔淋巴结 淋巴结活检
CACA《乳腺癌前哨淋巴结活检规范化操作指南》正式发布

名院公开课 |【直播预告】复旦大学附属肿瘤医院:卵巢癌腹膜后淋巴结转移的特点与处理

内镜下纵隔淋巴结示踪及切除术 为消化道癌治疗开辟新路

苏州医工所等实现早期肺癌淋巴结转移精准无创诊断
动态PET识别非小细胞肺癌淋巴结转移,中山大学附属第五医院成果助力精准诊疗

【病例】淋巴结结核?淋巴结转移瘤?遇到这样的颈部肿大淋巴结,你怎么考虑?

【解析】肺癌淋巴结清扫之争:纵隔淋巴结清扫VS纵隔淋巴结取样
石远凯的面对面视频

研究揭示乳腺癌淋巴结转移新机制
全民战疫,关爱如“肠”|大师讲堂第二季第八期:直肠癌侧方淋巴结转移的诊疗策略及腹腔镜手术关键技术


