科技工作者之家
科技工作者之家APP是专注科技人才,知识分享与人才交流的服务平台。
科技工作者之家 2019-10-26
来源:X一MOL资讯
武侠小说的主角们中毒时常常会用上一种凶险却又神奇的解毒方法——以毒攻毒。利用物性上的相克关系,拿一种毒物去抵抗另一种毒物的侵染,听上去就很酷。不过这种奇妙的对抗关系往往可遇而不可求。
对人类来说,威胁生命的毒物太多了,除了常规的毒药外,寄生虫、细菌、病毒等微生物感染也可以算在内。但一般情况下它们在威胁人命这件事上都是“互相帮助”的。不过,最近英国和荷兰的研究人员发现某些寄生虫感染竟然能够降低免疫细胞对HIV-1病毒的易感性,颇有“以毒攻毒”的感觉。
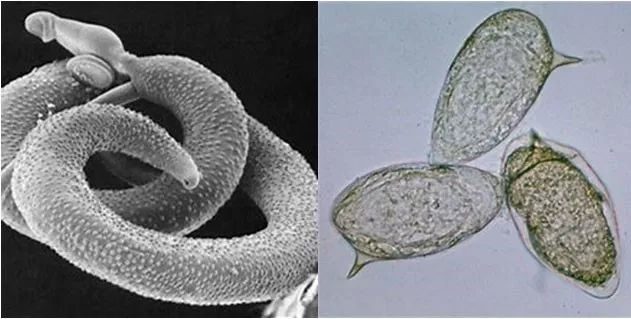
曼氏血吸虫(左)和虫卵(右)的显微照片。图片来源:Wikipedia、MSU
故事要从曼氏血吸虫(Schistosoma mansoni)这种寄生虫说起。顾名思义,寄生虫就是要靠寄居在宿主体内繁殖、发育,曼氏血吸虫主要寄生在人类的肠道,病变位置则以结肠、肝脏等器官为主。不过人类也不是毫无反手之力,强大的免疫系统能够识别并清除包括寄生虫在内的许多外来异物。曼氏血吸虫为了顺利寄生在人体内,开发出了许多免疫逃逸的策略。其中就包括调节CD4+ T淋巴细胞的功能。同时,我们知道CD4+ T淋巴细胞还是HIV-1进入人体后的主要感染目标。因此,科学家就想,曼氏血吸虫感染是否会通过改变CD4+ T淋巴细胞而影响到HIV-1感染呢?
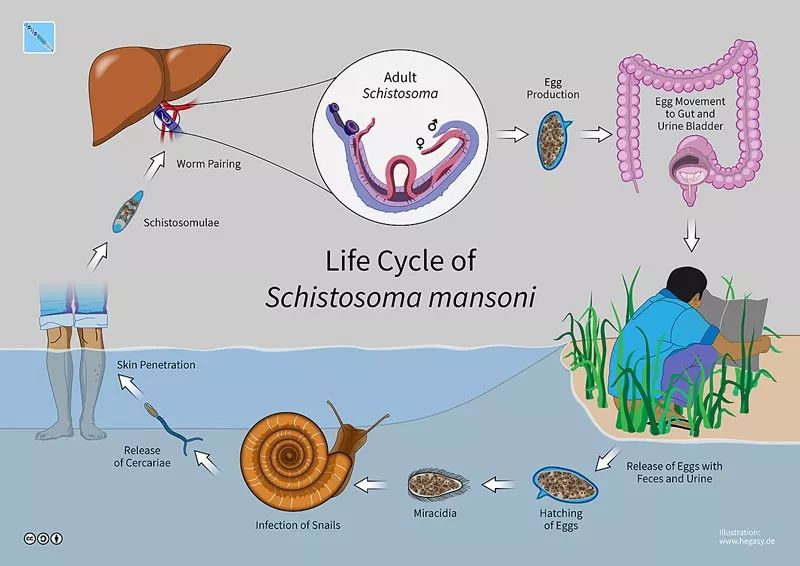
曼氏血吸虫的生命周期。水域和蜗牛是该寄生虫重要的传播媒介。图片来源:Wikipedia
当然,曼氏血吸虫是一种比较复杂的生物,整体研究起来比较麻烦。好在经过一些前期的研究,研究者把目光聚焦在了曼氏血吸虫卵中提取的可溶性卵抗原(SEA)。HIV-1感染CD4+ T淋巴细胞有两种主要途径:反式感染(trans-infection)和顺式感染(cis-infection)。这两种感染方式在流行病学统计中势均力敌,都是主要的感染方式。顺式感染中,HIV-1直接通过CD4分子和相关受体感染T细胞;而反式感染中,HIV-1先被树突细胞(DC)捕获,再传递给CD4+ T细胞。研究人员发现,曼氏血吸虫卵的SEA能够抑制HIV-1的反式感染,却不能抑制顺式感染。原因在于,SEA能够阻止树突细胞的“捕手”DC-SIGN蛋白与HIV-1的结合。
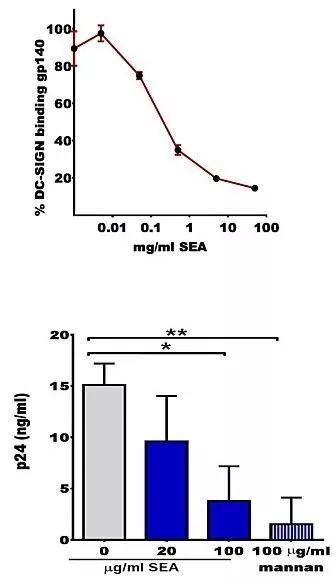
SEA抑制DC-SIGN与HIV-1结合(上);上清液中p24含量说明SEA抑制DC-CD4+ T淋巴细胞共培养体系中HIV-1水平(下)。图片来源:PLoS Pathog.
当CD4+ T淋巴细胞识别到不同感染源,会被诱导成不同的效应细胞(Th细胞)。通常来说,Th1细胞由病毒感染诱导,Th2细胞由寄生虫感染诱导,Th17细胞由细菌和真菌感染诱导。那么寄生虫是否会影响CD4+ T淋巴细胞的诱导产物呢?为此,研究人员建立一套体外培养体系。他们将寄生虫与未成熟的DC细胞(iDC细胞)共培养,通过LPS等刺激物使DC成熟,并与CD4+ T淋巴细胞相互作用,产生不同类型的Th细胞。最后将这些Th细胞与HIV-1一起培养,进行感染,以SF162+信号作为细胞感染了HIV-1的证据。结果表明,SEA能够明显降低Th2细胞对HIV-1的易感性,而对Th1细胞基本没有影响。Omega-1作为SEA的主要成分之一,同样能够抑制HIV-1感染,并可能影响疾病进程。
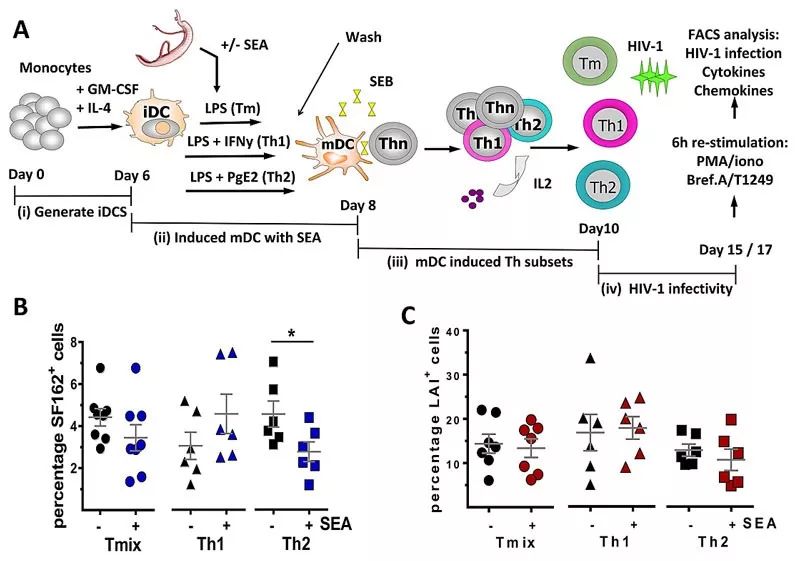
体外寄生虫与细胞共培养实验示意图(A);Th细胞对HIV-1易感性测试(B、C)。图片来源:PLoS Pathog.
此外,研究者还证明了SEA对CD4+ T淋巴细胞易感性的抑制与细胞因子表达水平、CCR5(HIV-1传播中的主要受体)表达水平均无关,而是独立地与细胞发生作用。
这一研究有什么实际意义?从应用角度来说,抗HIV-1疫苗或药品的人体试验或许应避开曼氏血吸虫病蔓延的地区,以防止曼氏血吸虫病干扰试验结果。
感染病虽然已伴随人类数百万年,仍有大量谜团蕴含其中,而感染病之间的相互作用和影响则更加错综复杂,想必也是未来人类攻克严重感染病的重要基础。或许用一种可控的感染治疗另一种难治感染是新的疗法,看似“以毒攻毒”的疗法蕴含着大自然最基本的自然法则。
来源:X-molNews X一MOL资讯
原文链接:http://mp.weixin.qq.com/s?__biz=MzAwOTExNzg4Nw==&mid=2657621556&idx=2&sn=6b67cd1d22e81e609ec323126565f7d8&chksm=80f83fe4b78fb6f2d459fc7d59ffa0973c2c7c1504ce9c678c6c83d09315b0b7959b0ce6fc84&scene=27#wechat_redirect
版权声明:除非特别注明,本站所载内容来源于互联网、微信公众号等公开渠道,不代表本站观点,仅供参考、交流、公益传播之目的。转载的稿件版权归原作者或机构所有,如有侵权,请联系删除。
电话:(010)86409582
邮箱:kejie@scimall.org.cn
血吸虫斑点酶联免疫吸附试验
血吸虫病
世界首例!艾滋病患者活体肾移植成功,此刻起HIV病人也能挽救更多生命

【健康科普】汛期严防血吸虫病,避免接触疫水!
脑型血吸虫病

研究揭示曼氏血吸虫的弱点,有助开发治疗血吸虫病的新药物
血吸虫环卵沉淀试验
血吸虫胶乳凝集试验
血吸虫胶乳凝集试验
血吸虫皮内试验